Letztes Update: 19. August 2021. Lesezeit: 20-30 Minuten.
Weil nach dem NDR Info-Podcast vom 13.04.21 mit Prof. Christian Drosten teils Unklarheit bezüglich Antigen-Schnelltests herrscht, nachfolgend eine Einordnung seiner Aussagen.
Spoiler (am 16.7.21 geupdatet): Antigentests können auch prä- (vor Symptombeginn), früh- (am Tag des Symptombeginns) und asymptomatisch (Symptome bleiben gänzlich aus) bei hohen (i.d.R. ansteckungsfähigen) Viruslasten gut anschlagen, aber nie perfekt!
Die Arbeitshypothese von Herrn Drosten, dass Antigentests grundsätzlich die ersten (1 bis) 3 infektiösen Tage (größtensteils) übersehen, hat sich durch Real-Life-Studien (Screening- und klinische Studien), auf die er wartend hinwies, zum Glück nicht bestätigt. Die seiner Hypothese zugrundliegenden Beobachtungen sind aber m.E. gut erklärbar (siehe weiter unten). Es gibt also keine (merkliche) Sensitivitätslücke zu Beginn der ansteckenden (infektiösen) Phase (trotzdem erkennt die PCR eine Infektion schon etwas früher, wenn man noch nicht ansteckend ist, bzw. würde sie früher erkennen, wenn man damit regelmäßig proaktiv asymptomatisch testen würde, wobei deren Ergebnis nicht sofort vorliegt, was bei der Delta-Variante mit ihrem rasanten Viruslast-Anstieg nachteilig werden könnte).
Der Reihe nach:
Worum geht's?
Um die oft zitierte Aussage von Herrn Drosten im NDR Info-Podcast vom 13.04.21:
"Drei von acht infektiösen Tagen werde ich [mit dem Antigentest] übersehen."
Nun fragen sich viele, ob es noch Sinn macht, sich (regelmäßig) zu testen (oder testen zu lassen), wenn man keine Symptome hat.
Spoiler: JA!
Das sagt nicht nur Herr Drosten selbst (siehe Screenshot), sondern verdeutlicht auch die nachfolgende Einordnung seiner Aussagen inkl. der Betrachtung der aktuellen einschlägigen Studienlage.

Aus dem Kontext heraus sind die "3 übersehenen infektiösen Tage" m.E. als Worst-Case-Beispiel für ein (so heißt es nachfolgend) "qualitatives Phänomen", das es "sicherlich gibt", aber "quantitativ in Form von klinischen Beobachtungsstudien" erhoben werden muss, zu verstehen.
Das wird schon daran deutlich, dass Herr Drosten vorab differenzierter von "1, 2 oder sogar 3 [übersehenen] infektiösen Tagen" sprach.
Bezüglich des Tages des Symptombeginns (der in den diskutierten 3 Tagen inkludiert ist) sprach er zudem von einer "gewisse[n] Wahrscheinlichkeit, dass der Antigentest noch nicht positiv ist." (diese Wahrscheinlichkeit wird weiter unten im vorliegenden Artikel auf Basis von Studien beleuchtet)
Dass Antigen-Schnelltests grundsätzlich auch präsymptomatisch (vor Symptombeginn) anschlagen können, hat Herr Drosten mir nach meinem Twitter-Thread (siehe unten) direkt nach dem betreffenden Podcast bestätigt [danke noch mal für die Kontaktaufnahme!] und Prof.'in Sandra Ciesek berichtete im NDR Info-Podcast vom 20.04.21 ebenfalls davon.
Hallo @c_drosten. Danke für den Podcast. Unten auf die Schnelle ein paar Studien zur Sensitivität von Antigen-Schnelltests bei A-/Präsymptomatischen.
— 🔴 Christian Erdmann (@vercheckt) April 13, 2021
Ich lasse Ihnen später noch unveröffentlichte Daten zukommen, wo proaktiv täglich mit PCR und Antigentest getestet wurde.
1/5
Die relevante Frage ist, ob und, falls ja, inwieweit präsymptomatisch und am Tag des Symptombeginns systematisch Fälle trotz bereits hoher bzw. ansteckender Viruslast übersehen werden.
(Die Frage ist nicht, ob Herr Drosten's Beobachtungen stimmen!)
Herr Drosten redete im Podcast in Bezug auf die von Antigen-Schnelltests übersehenen infektiösen Tage eingangs von "keinen häufigen Situationen", aber einem zunehmenden "Eindruck", u.a. "abgeleitet" aus zunehmenden Berichten über diese "Konstellation".
Zur Bestätigung/Quantifizierung bedürfe es (wie gesagt) "klinischer Beobachtungsstudien" bzw. "Screening-Programme" (siehe für eine solche Studie weiter unten), da die Labore i.d.R. keine präsymptomatischen Proben erhielten (die man auch nur als solche einordnen kann, wenn man weiß, dass später Symptome auftraten).
Genauer gesagt bräuchte es m.E. Studien, in denen präsymptomatische PCR-Proben (z.B. aus Screenings oder von Kontaktpersonen) retrospektiv mit Antigentests getestet werden oder 2 parallele Abstriche (1x für PCR + 1x für Antigentest) erfolgen (siehe auch für eine solche Studie weiter unten).
Warum sollte der Zeitpunkt des Abstrichs identisch sein? Dazu sollte man sich bewusst machen, dass die Viruskinetik (Verlauf der Viruskonzentration), wie sie den meisten bekannt ist, nur einen Mittelwert darstellt. Der Verlauf der Viruskonzentration kann individuell variieren.
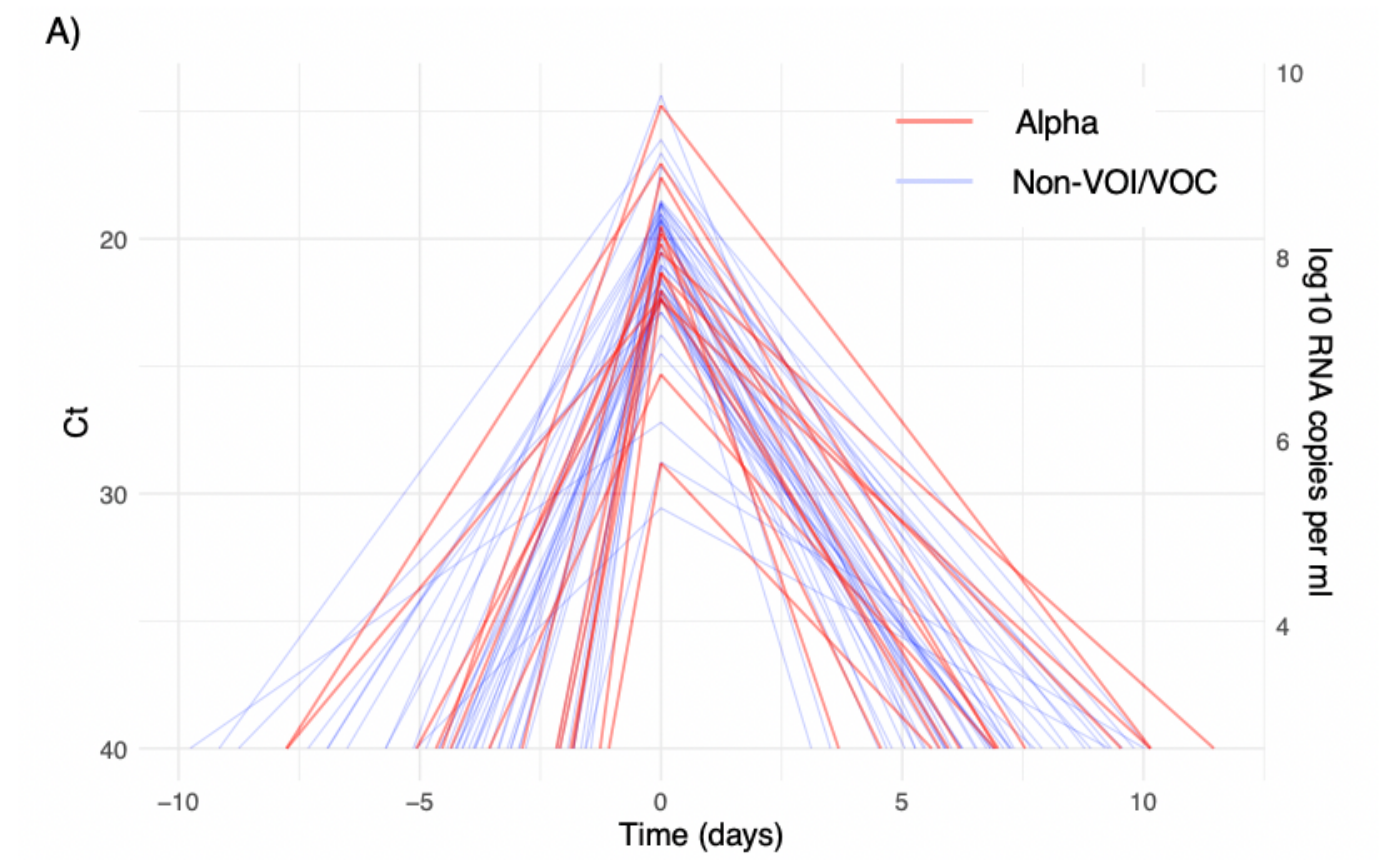
Siehe dazu die wertvolle Studie von Kissler et al. (der Screenshot unten stammt daraus). Eine im morgendlichen Antigentest negative Person kann abends oder am nächsten Tag (so sagt Drosten) "fett positiv" in der PCR sein (wobei der neuerliche Antigentest dann wahrscheinlich auch positiv wäre!).
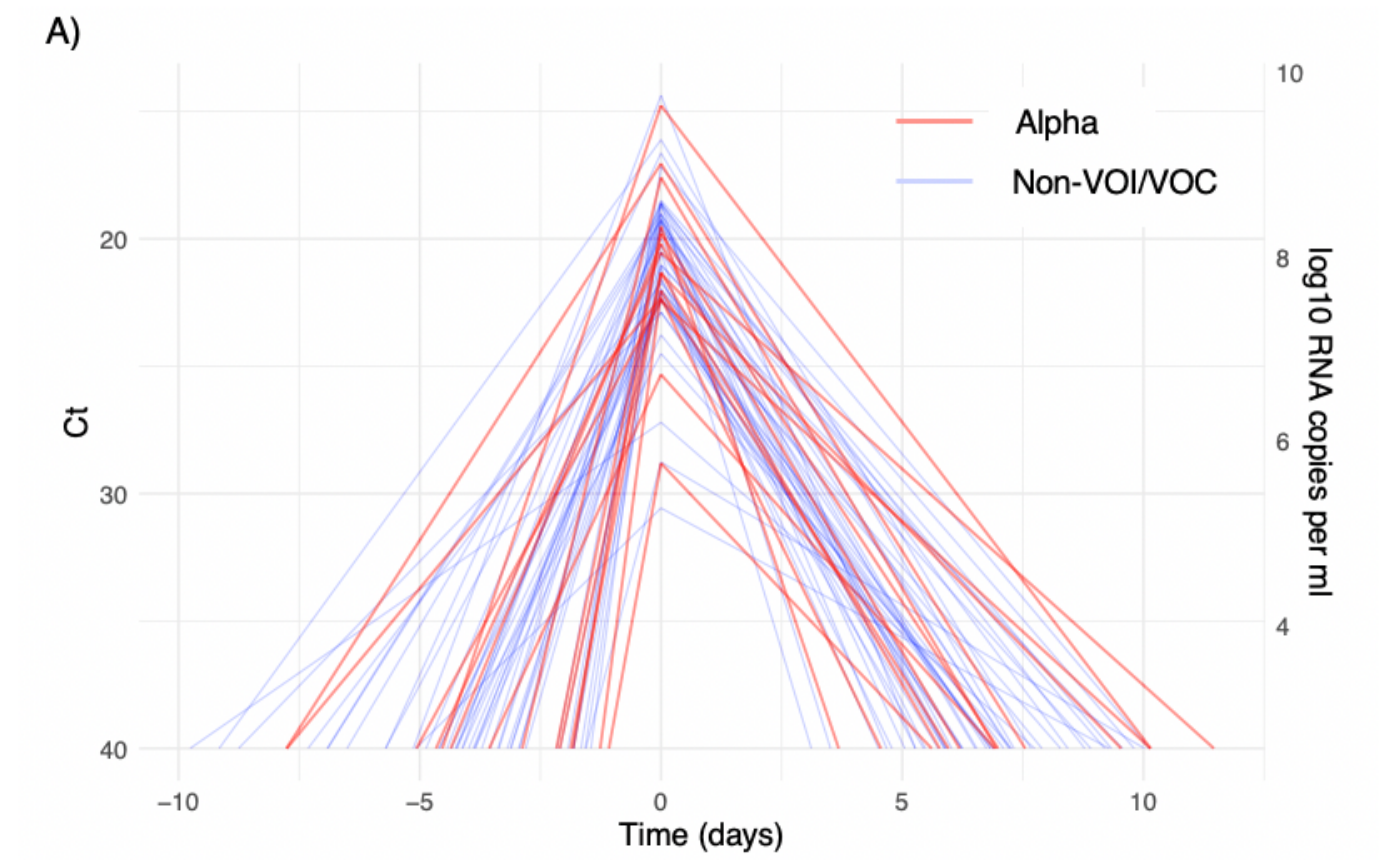
Generell sollte man beachten, dass Antigentests mit Nasen-Rachen-Abstrich oder Nasenabstrich (bei Einmaltestungen) laut 2 Übersichtsarbeiten, die sämtliche einschlägige Studien zusammenfassen, und den Evaluierungen durch das Paul-Ehrlich-Institut (Brümmer et al., Dinnes et al., Scheiblauer et al.) im Schnitt ca. 5-10% der Personen mit hohen Viruslasten übersehen. In der Praxis sind es sicher etwas mehr, auch wenn Studien mit Selbstabstrichen bzw. Selbsttests mit Nasenabstrich ähnlich gute Ergebnisse zeigen (siehe z.B. Lindner et al. (a), (b), Cassuto et al., Stohr et al., Nikolai et al., Klein et al.; Update vom 16.7.21: Real-Life-Daten aus GB zeigen für unerfahrene Selbsttest-Nutzer*innen bei hohen Viruslasten eine Sensitivität von 80-88%, wobei die Sensitivität mit zunehmender Nutzung/Erfahrung offenbar zunimmt, also noch höher liegt). Für Spuck-/Gurgel-/Lolli-Antigentests fehlen dagegen ausreichende unabhängige Studiendaten.
Auch ein Grund, warum ich "Türöffner-Tests" bei hohen Inzidenzen - wie Herr Drosten - kritisch sehe.
V.a. im Zusammenhang mit der Variante B.1.1.7 (Alpha) hört und liest man anekdotisch öfters von relativ schnellen Anstiegen der Viruslast und relativ kurzen präsymptomatischen Phasen.
Eventuell könnte der Eindruck im Labor (auch) aus solchen Fälle entstanden sein (plus den sowieso ca. 5-10+% übersehenen Fällen mit hoher Viruslast).
Herr Drosten erwähnt im Podcast zumindest die Möglichkeit eines Zusammenhangs mit den Varianten.
Einschub: In sämtlichen analytischen (z.B. Bekliz et al., Jungnick et al., Kontogianni et al.) und klinischen (z.B. Monel et al., Pickering et al., Akingba et al.) Studien wurden B.1.1.7 (Alpha), B.1.351 (Beta), P.1 (Gamma) and P.2 mindestens genauso gut von den untersuchten Antigentests erkannt wie frühere Viruslinien (Proben stammten meistens von Symptomatischen).
Update vom 16.7.21: Es wurde bei asymptomatischen Parallel-Testungen mit PCR und Antigen-Selbsttest gezeigt, dass Delta (B.1.617.2) genauso gut vom Selbsttest erkannt wurde wie Alpha (vgl. auch Frediani et al.).
Herr Drosten liefert jedoch auch ein m.E. plausibles "mechanistisches Modell" (Arbeitshypothese) für eine anfängliche (systematische) Nachweisschwäche der Schnelltests:
Das Virus vermehre sich in Schleimhautzellen unter Einbau der Antigene (Virusbausteine) und werde dann von diesen abgegeben, bis die Zellen absterben. Die darin als Überschuss verbleibenden Antigene (N-Protein) würden dann auf dem Abstrichtupfer landen.
Kommentar meinerseits: Natürlich wird auf dem Tupfer in der ansteckenden Phase auch intaktes (infektiöses) Virus landen. Die Pufferlösung des Schnelltests wird das Virus (größtenteils) inaktivieren und daraus das N-Protein herauslösen. Mit Blick auf die relativ kurze Einwirkzeit des Puffers ist es m.E. aber nicht unwahrscheinlich, dass relativ wenig N-Protein herausgelöst wird. (mehr dazu weiter unten)
Nun (endlich) zu den m.E. für die Fragestellung relevantesten Studien. In Smith et al. (Update vom 16.7.21: Mittlerweile im Journal veröffentlicht) wurden Studierende und Uni-Personal (und im Positivfall deren Kontaktpersonen) alle 2-4 Tage mit einem PCR-Speicheltest gescreent. Im Positivfall (Ergebnis lag innerhalb von 12 Std. vor) erfolgten für 14 Tage täglich ein Antigentest (Nasen-Selbstabstrich), zwei PCR-Tests (1x Speichelprobe + 1x Nasen-Selbstabstrich) und eine Viruskultur im Labor (Nasen-Selbstabstrich; die Proben wurden alle nach schriftlicher Anleitung und unter Beobachtung aus der Ferne selbst abgenommen).
Zur Info: Eine positive Viruskultur (Virusanzucht) gilt laut RKI als "verlässlichster Hinweis auf eine Ansteckungsfähigkeit" (= Infektiosität).
In Tabelle 2 sieht man, dass der Antigentest am Tag der ersten positiven Viruskultur (Tag 0) zu 87,5% (21/24; Update vom 16.7.21: In der publizierten Version sind es 38/42, also 90,5%) positiv war. Für die Fragestellung am aussagekräftigsten sind jedoch die Personen, bei denen nicht direkt die erste Viruskultur positiv war, sondern es vorab (an Tag -1 und ggf. Tag -2) eine negative Viruskultur gab (n=11), bei denen man also fast sicher davon ausgehen kann, dass sie erst nach dem positiven PCR-Speicheltest, über den man vorher im Rahmen des regelmäßigen Screenings identifiziert wurde, ansteckend wurden (bei n=13 war nämlich direkt die erste Viruskultur positiv, so dass man nicht weiß, ob diese auch schon vorher positiv gewesen wäre). Ich habe bei den Autor:innen angefragt, wie die Sensitivität (Empfindlichkeit) des Antigentests bei diesen 11 Personen am Tag der ersten positiven Viruskultur (Tag 0) und am Folgetag (Tag 1) ausfiel: Sie lag jeweils bei 90,9% (10/11).
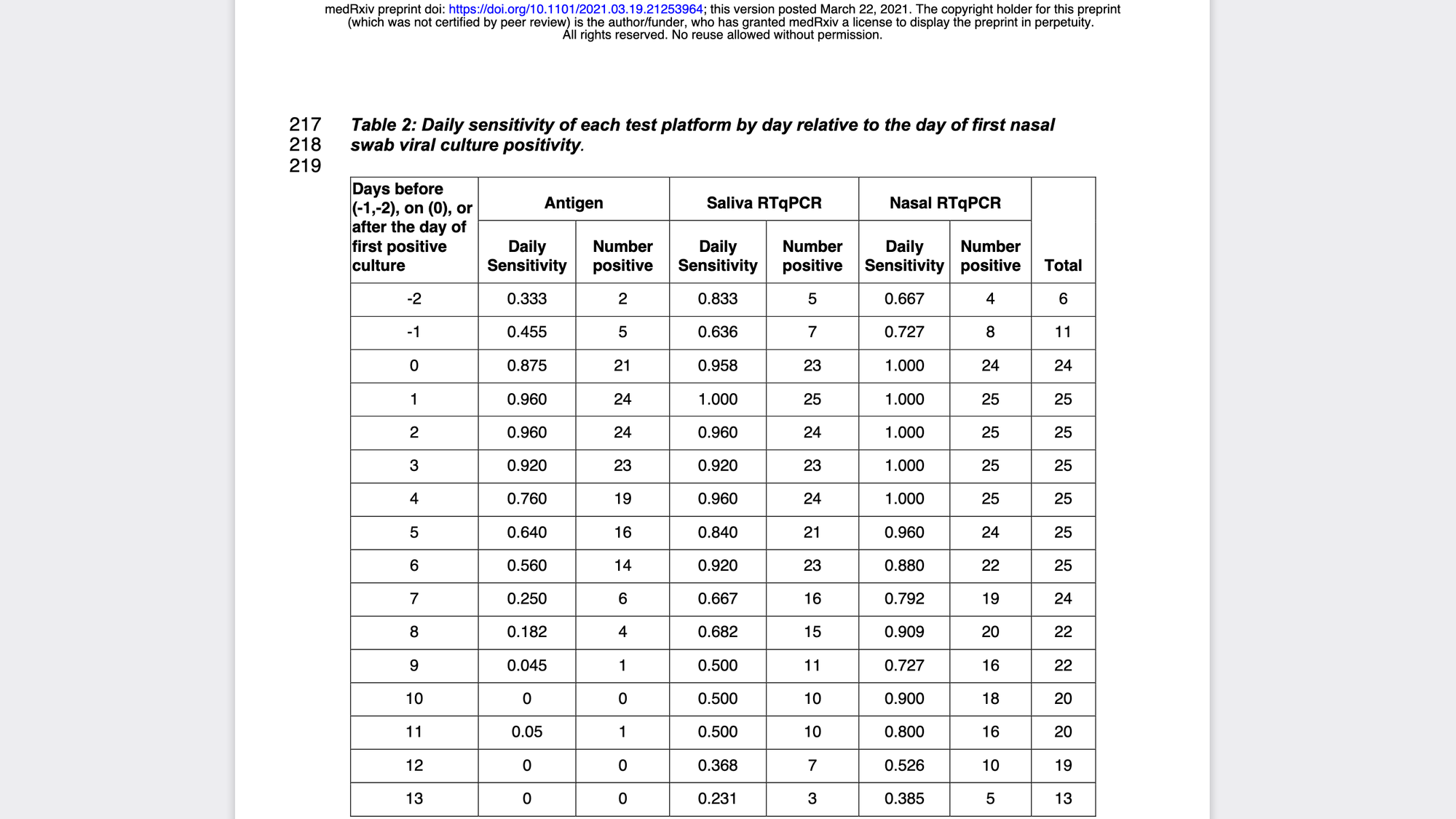
Der Zeitverlauf der etwaigen Symptome ist in der Studie nicht dargelegt, ist aber irrelevant, wenn es um die Frage geht, wie sensitiv der Antigentest am ersten ansteckenden Tag (= wahrscheinlich Tag 0 bzw. Tag der ersten positiven Viruskultur) und in der Folge war.
Eine Limitation der Studie könnte sein, dass anstatt des professionellen Nasen-Rachen-Fremdabstriches ein Nasen-Selbstabstrich (nasal mid-turbinate) unter Aufsicht erfolgte, wobei in mehreren Studien gezeigt wurde, dass dieser Selbstabstrich (und auch für die vordere Nase [anterior nasal], wie man ihn von den Antigen-Selbsttests in Deutschland kennt) sowohl beim PCR- als auch Antigentest (v.a. bei hohen Viruslasten) im Schnitt ähnlich sensitiv wie ein professioneller Nasen-Rachen-Abstrich ist (z.B. Boerger et al., Turner et al., Lindner et al. (a), (b), Nikolai et al., Klein et al.; bestätigt durch Real-Life-Daten aus GB).
Aufschlussreich für die ursprüngliche Fragestellung sind auch zwei (noch) unveröffentlichte Pilotstudien vom Harvard-Epidemiologen Dr. Michael Mina.
In der einen Pilotstudie, deren Daten mir vorliegen (und die ich Herrn Drosten zukommen lassen habe), wurden in Quarantäne befindliche Angehörige eines Uni-Campus täglich proaktiv mit PCR-Test (Abstrichart?) und Antigen-Selbsttest (vorderer Nasenabstrich) getestet.
Die PCR schlug bei 24 Fällen (Stand Ende Januar 2021) im Schnitt 15 Stunden früher an, wobei (noch) niemand Symptome beim ersten positiven Antigentest hatte. An Tag 0 (= PCR erstmals positiv) lag die Sensitivität des Antigentests bei 37%, an Tag 1 bei 85% (im Tweet unten steht abweichend 87%; korrekt/korrigiert sind es 85%) und an den 3 Folgetagen bei 100%.
We just did a trial where we PCRd everyone daily + Innova rapid Ag.
— Michael Mina (@michaelmina_lab) January 31, 2021
Innova was 100% sensitive by 48h after first PCR pos swab collected (before first pos PCR results returned)
By 24h in it was 87% (before first pos PCR returns)
0 false pos out of 4000 tests
Aufgrund der fehlenden Viruskultur und unbekannten Daten zur Viruslast kann man erst mal schlecht einordnen, wie wahrscheinlich es ist, dass die 24 Infizierten schon an Tag 0 (= PCR erstmals positiv) infektiös waren.
Mit nochmaligem Blick auf die Studie von Kissler et al. (siehe Screenshot) und auf die geringere (bessere) Nachweisgrenze (Limit of Detection/LoD) der PCR (in der Studie von Mina war das LoD=Ct 40), die unterhalb des üblichen Schwellenwertes für Infektiosität (erfolgreiche Virusanzucht in Zellkultur) liegt (= 10^6 RNA-Kopien/ml), ist es wahrscheinlich, dass die meisten beim ersten positiven PCR-Test (Tag 0) noch nicht infektiös waren.
Dass die meisten dann zwischen Tag 0 (= PCR erstmals positiv) und Tag 1 infektiös geworden sind, ist schon wahrscheinlicher.
In der anderen, noch laufenden Pilotstudie von Michael Mina testen sich Unternehmensangehörige 3x/Woche (Mo/Mi/Fr) mit einem Antigen-Selbsttest zu Hause vor dem Gang zur Arbeit, wobei nach ca. einem Monat nur Infizierte, die (noch) keine Symptome hatten, entdeckt wurden (jedoch ist unklar, um wie viele es sich handelt).
So far, the study is finding asymtomatic positive and likely contagious individuals BEFORE they develop symptoms and BEFORE they go to work - allowing people to quarantine where they would have otherwise gone to work. Very promising so far - more data in coming months.
— Michael Mina (@michaelmina_lab) March 24, 2021
2/
Zwischenfazit: Da in den Studien von Smith et al. und von Michael Mina Antigentests mit einer für die meisten Antigentests (mit Nasen-Rachen- oder Nasenabstrich) üblichen Nachweisgrenze (LoD) von um 10^6 RNA-Kopien/ml herum (siehe z.B. Kontogianni et al., Haage et al., Corman et al., Jungnick et al.) genutzt wurden, deuten die Studien darauf hin, dass die Tests (Spuck-/Gurgel-/Lolli-Antigentests vorbehaltlich ausgenommen) präsymptomatisch (vor Symptombeginn) bzw. zu Beginn der infektiösen Phase gut anschlagen können.
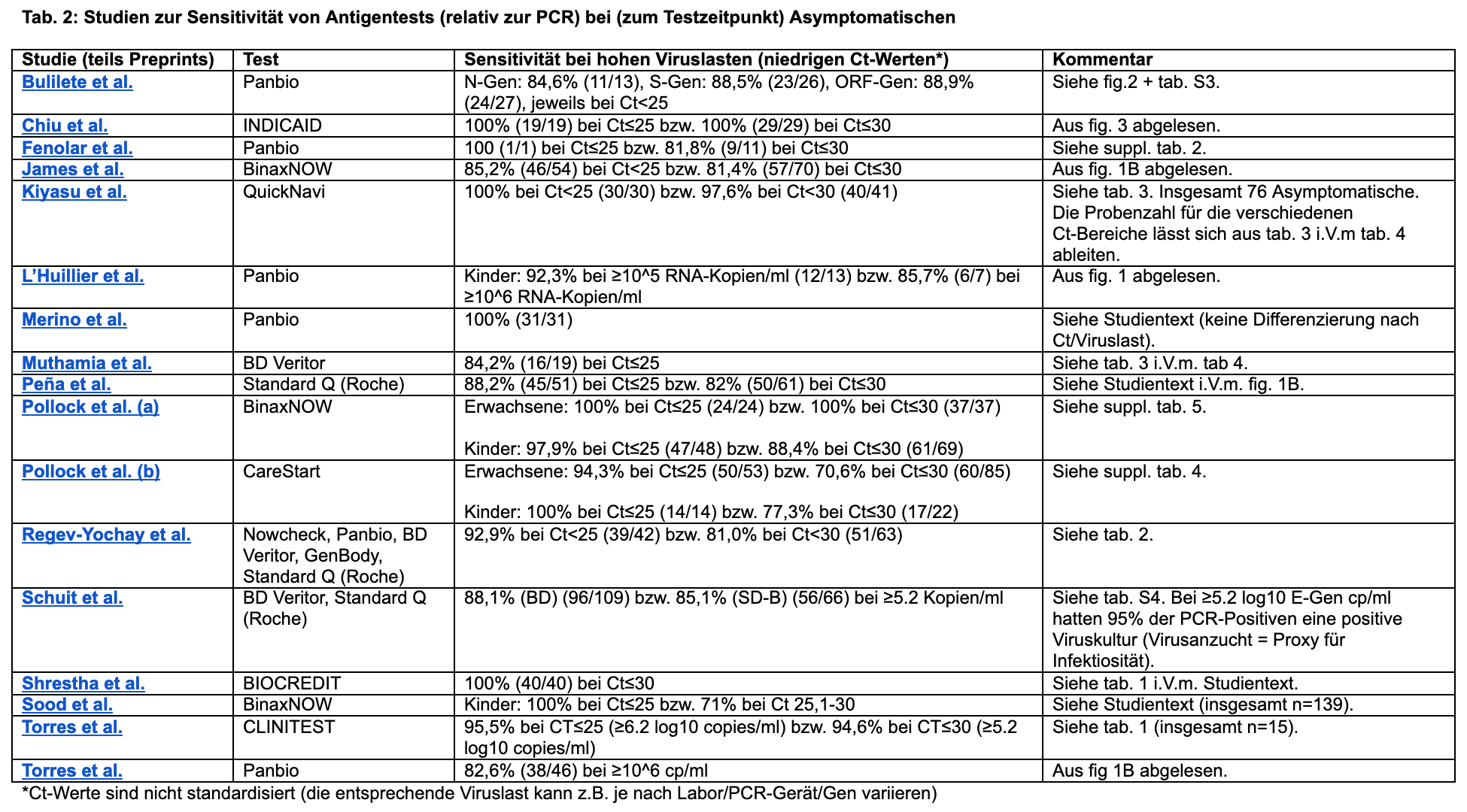
Es gibt mittlerweile einige Studien mit (zum Testzeitpunkt) symptomlosen Infizierten. Darin zeigen sich für hohe Viruslasten (niedrige Ct-Werte) Test-Sensitiväten von 70-100% (siehe Screenshot), wobei man mit zwei Ausnahmen* (siehe unten) leider nicht zwischen Präsymptomatischen und (über den gesamten Infektionsverlauf) Asymptomatischen differenzieren kann, da nicht geschaut wurde, wer später ggf. noch Symptome entwickelte. Bei ca. 20-30% asymptomatischen Erwachsenen (Buitrago-Garcia et al., Byambasuren et al., Update vom 11.8.21: Sah et al.) dürften darunter rein statistisch aber auch einige Präsymptomatische gewesen sein.
*In den Studien von Torres et al. (1, 2) wurden alle 5 (100%) bzw. 30 von 38 (78,9%) Infizierte vor Symptombeginn vom Antigentest erkannt! Ob die unerkannten 8 schon eine hohe (i.d.R. ansteckungsfähige) Viruslast hatten, ist unklar. (Durch die Nachbeobachtung hat sich herausgestellt, dass ca. ein Drittel bzw. ca. die Hälfte der zum Testzeitpunkt asymptomatischen Infizierten später noch Symptome entwickelten Das wird schätzungsweise auch auf die anderen in der Tabelle aufgeführten Studien zutreffen. [Update vom 11.8.21: vgl. Sah et al.])
An dieser Stelle sei gesagt, dass es Antigentests grundsätzlich egal ist, ob man Symptome hat oder nicht, da sie auf Virusbausteine (Antigene; meist N-Protein) testen, wobei letztlich die Antigen-Konzentration in der gelösten Probe entscheidend ist (vgl. unten).
Infotweet: Einem SARS-CoV-2 Antigen-Schnelltest (AgPOCT) ist es "egal" ob Ihr Symptome habt oder nicht. Er testet auf das Vorhandesein von einem Virusbaustein (z. B. N-Protein). Es ist trotzdem nicht "egal" wen man damit testet. Und wann... 1/4 pic.twitter.com/AeJlUsRLYK
— Victor M. Corman (@vmcorman) February 22, 2021
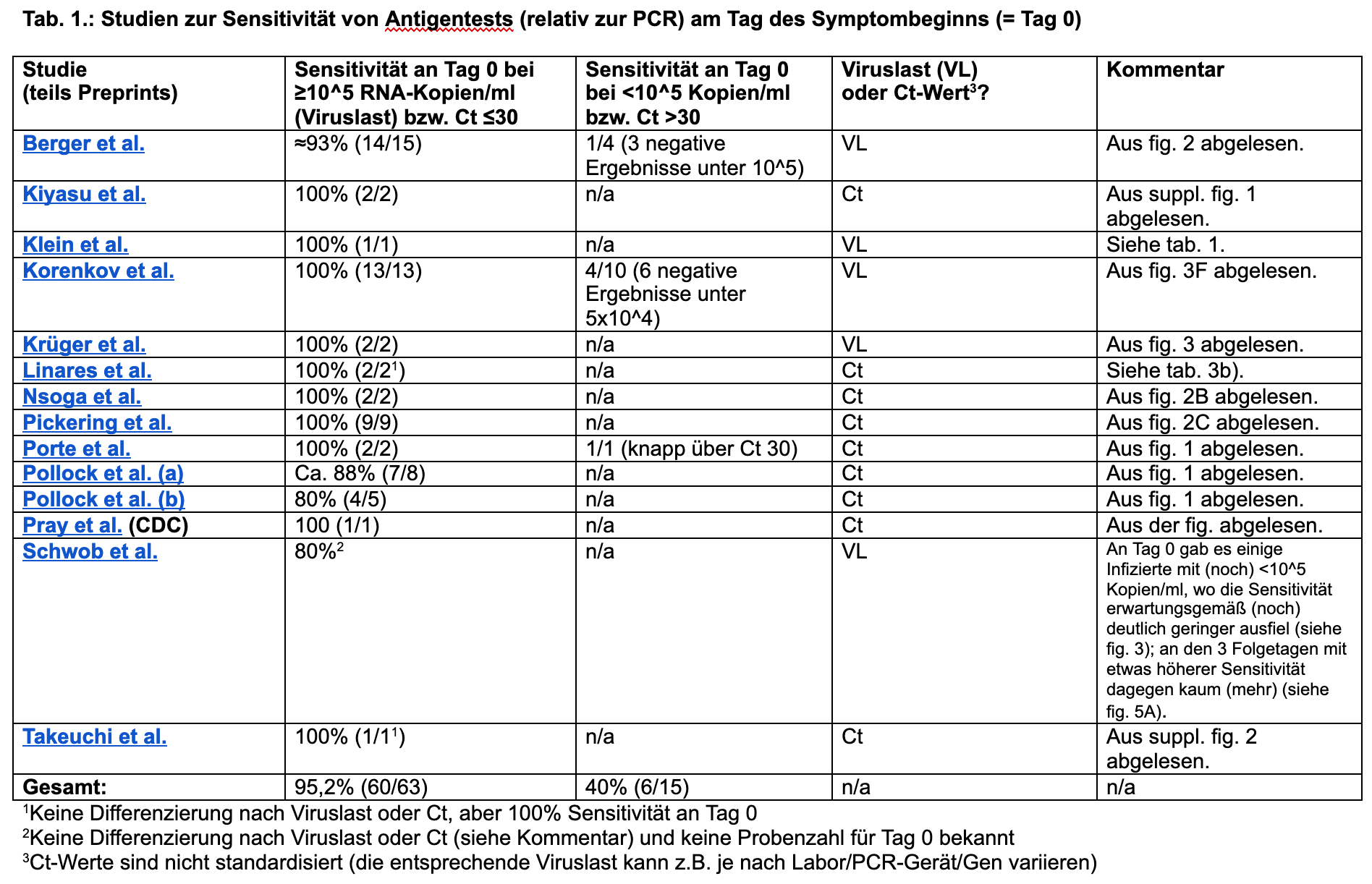
Da Herr Drosten von einer "gewisse[n] Wahrscheinlichkeit, dass der Antigentest [am Tag des Symptombeginns = Tag 0] noch nicht positiv ist" sprach und ich sowieso jede Woche für eine "lebende" systematische Evidenzsynthese von Dr. Claudia Denkinger et al. die neuesten einschlägigen Studien screene, habe ich mir alle Studien angeschaut, in denen die Sensitivität des jeweiligen Anigentests für Tag 0 angegeben wurde. Über 13 Studien (u.a. von Isabella Eckerle [Berger et al.] und Florian Klein [Korenkov et al.]) hinweg ergab sich bei hoher Viruslast (≥10^5 RNA-Kopien/ml bzw Ct ≤30) für Tag 0 eine Sensitivität von 95,2% (siehe Screenshot), wobei es sich insgesamt nur um 63 Proben handelte, da - wie Herr Drosten erwähnte - an Tag 0 kaum PCR-Abstriche stattfinden.
Was natürlich nie auszuschließen ist, ist, dass Infizierte Symptome erst später wahrgenommen bzw. dem richtigen Tag zugeordnet haben (vgl. weiter unten).
Mit Blick auf einzelne Studien (Berger et al.; Korenkov et al.; Schwob et al.; 2 davon werden auch noch mal weiter unten besprochen) könnte man tatsächlich meinen, dass die Sensitivität an Tag 0 etwas geringer ist als an den Folgetagen, jedoch hatten hier relativ zu den Folgetagen mehr Personen (noch) eine niedrige Viruslast (<10^5 RNA-Kopien/ml), bei der die Antigentests erwartungsgemäß (noch) negativ ausfielen.
Dennoch ist es m.E. - wie Herr Drosten in der NDR Info-Podcast-Folge 68 empfahl - ratsam, bei einem negativen Antigentest am Tag des Symptombeginns noch mal am Folgetag zu testen.

Zu guter Letzt (Artikel wurde mehrfach geupdatet, so dass das hier nicht das Ende einläutet) schauen wir uns noch eine für die ursprüngliche Fragestellung m.E. interessante Studie von Menchinelli et al. zur Antigen-Konzentration (N-Protein) an. Hier wurde zwischen 3 Test-Gruppen differenziert:
A) Diagnostik (Verdachtsfälle)
B) Screening (Asymptomatische, die verdachtsfrei [regelmäßig?] gescreent wurden)
C) Monitoring (bekannte Fälle)
Die Stärke der Korrelation zwischen Viruslast und Antigen-Konzentration nimmt von a) nach c) etwas ab (siehe Screenshot). Dies könnte bezogen auf die Asymptomatischen m.E. (mind.) 2 Gründe haben.
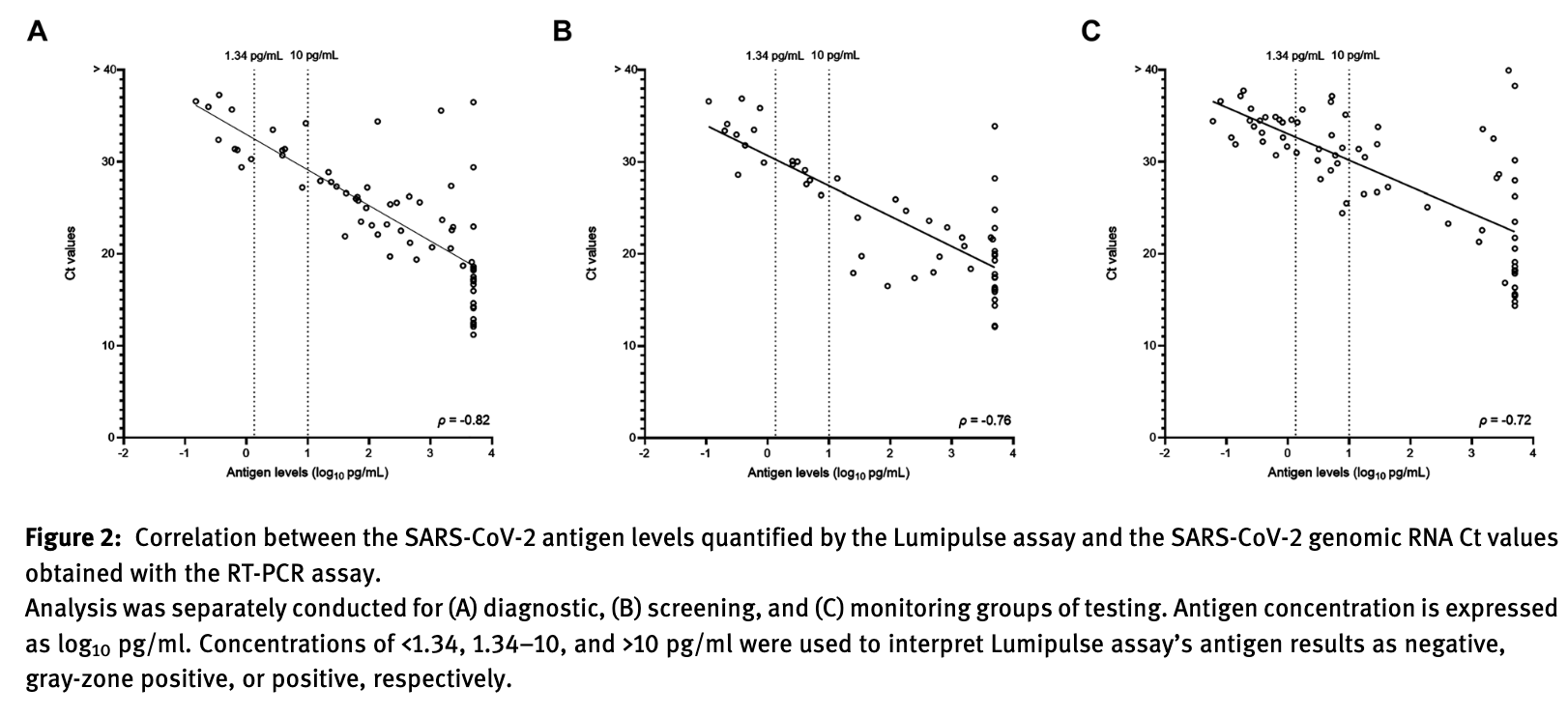
Erstens könnte es sein, dass einige der Asymptomatischen sich in der späten Infektionsphase befanden (das kann sein, wenn man direkt zu Beginn des Screenings entdeckt wird oder bei einmaligen/unregelmäßigen Screenings), in der mit Blick auf die Monitoring-Gruppe (in der bereits bekannte Fälle noch mal getestet wurden) die Korrelation (eventuell weil erste körpereigene Antikörper die Antigen-Konzentration reduzieren; vgl. van Kampen et al. und Yamamto et al.) noch schwächer wird.
Zweitens könnte es (zusätzlich) sein, dass sich einige in der sehr frühen Infektionsphase befanden (das ist bei regelmäßigen Screenings nicht unwahrscheinlich; das können Prä- und tatsächlich Asymptomatische sein) und der Effekt inkludiert ist, dass anfänglich im Viruslast-Anstieg weniger Antigene detektierbar sind. Die von Herrn Drosten bzw. hier im Artikel diskutierte anfängliche Nachweisschwäche würde nämlich auf A- und Präsymptomatische (hier in der Studie wurde wieder nicht differenziert) gleichermaßen zutreffen. (Update vom 16.7.21: Im Nachhinein vermutlich eher Ersteres.)
Eine andere Studie von Lefever et al. kommt dagegen zu dem Schluss, dass die (mittelstarke) Korrelation zwischen Viruslast und Antigen-Konzentration (N-Protein) bei Symptomatischen und Asymptomatischen (inkl. Präsymptomatischen?) vergleichbar ist und (bei ≥10^3 RNA-Kopien/ml) darauf hindeutet, dass die RNA-Ausscheidung und die Antigen-Bildung parallel erfolgen.
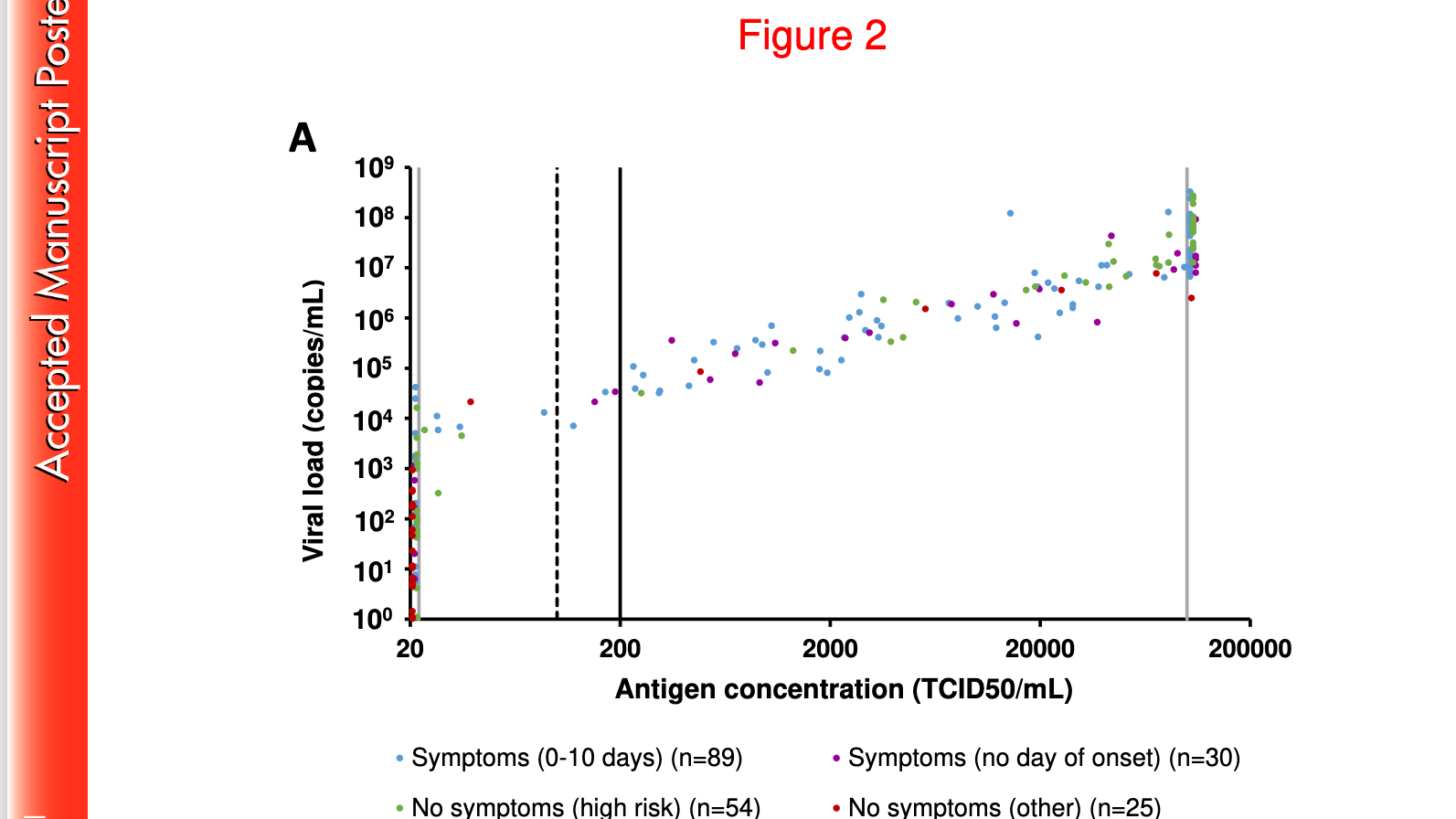
In den beiden Studien war die Nachweisgrenze der eingesetzten Antigentests übrigens niedriger (besser) als bei den üblichen Antigentests, da diese eine andere Technologie (mit Gerät) zur Quantifizierung nutzen.
Trotzdem sind m.E. mehr solcher Studien mit Proben aus regelmäßigen Screenings sinnvoll, um zu schauen, wie sich die Antigen-Konzentration in der frühen Infektionsphase "verhält".
Update vom 28.05.21:
In einem RKI-Bulletin-Artikel vom 20.05.21 heißt es:
"Vorliegende Studien und Erfahrungswerte aus der Praxis lassen vermuten, dass sich die Empfindlichkeit von Antigentests in der vorsymptomatischen und frühsymptomatischen Zeit noch aufbaut und erst nach etwa ein bis zwei Symptomtagen optimal ist."
Mit den Erfahrungswerten sind sicher die von C. Drosten gemeint, da er Mitautor des Artikels ist. Es wird auf 3 Studien verwiesen, die in der Folge genauer betrachtet werden.
Spoiler: Die Studien geben das nicht her.
In Studie 1 (Schwob et al.) waren A-/Präsymptomatische gar nicht eingeschlossen. Schaut man sich Grafik 5B an (siehe Screenshot), könnte man erst mal meinen, dass die Sensitivität an Tag 0 (Tag des Symptombeginns) grundsätzlich geringer ist als an den Folgetagen. Schaut man hingegen auf Grafik 5A (hier ist der Median, nicht Mittelwert gezeigt), erkennt man den Grund für die an Tag 0 etwas geringere Sensitivität:
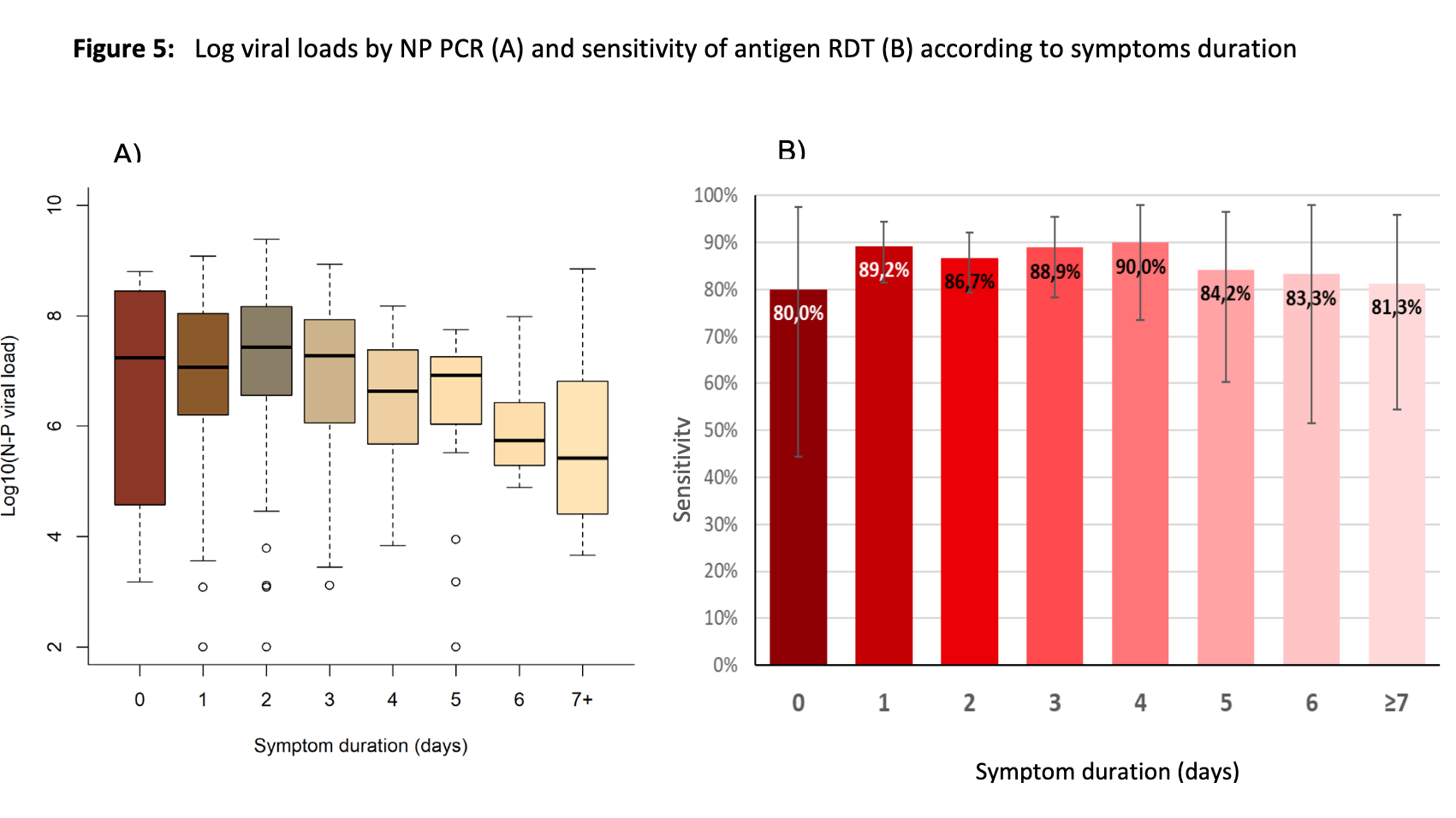
Verhältnismäßig viele (wobei die Probenzahl für die einzelnen Tage unbekannt ist) hatten (noch) keine Viruslast von ≥10^6 RNA-Kopien/ml. Dazu muss man sich noch mal daran erinnern, dass die Nachweisgrenze (LoD) der Antigentests meistens im Bereich von 10^6 Kopien/ml liegt (siehe für Studien oben; darunter schlagen sie nicht mehr ausreichend zuverlässig an) und 10^6 Kopien/ml laut RKI den Schwellenwert (besser: Orientierungswert) für den Virusanzuchterfolg in Zellkultur (= "verlässlichster Hinweis auf Ansteckungsfähigkeit"; siehe oben) bildet (darunter kann nur selten Virus angezüchtet werden).
Sprich: Einige waren wahrscheinlich an Tag 0 noch nicht ansteckend und der Antigentest ist erwartungsgemäß noch nicht angeschlagen. Bestätigt wird der letzte Teilsatz durch die Studiengrafik 3 (siehe Screenshot). Zudem lag die Sensitivität an den ersten 4 Symptomtagen bei ⌀87,8% und danach bei ⌀85,7%.
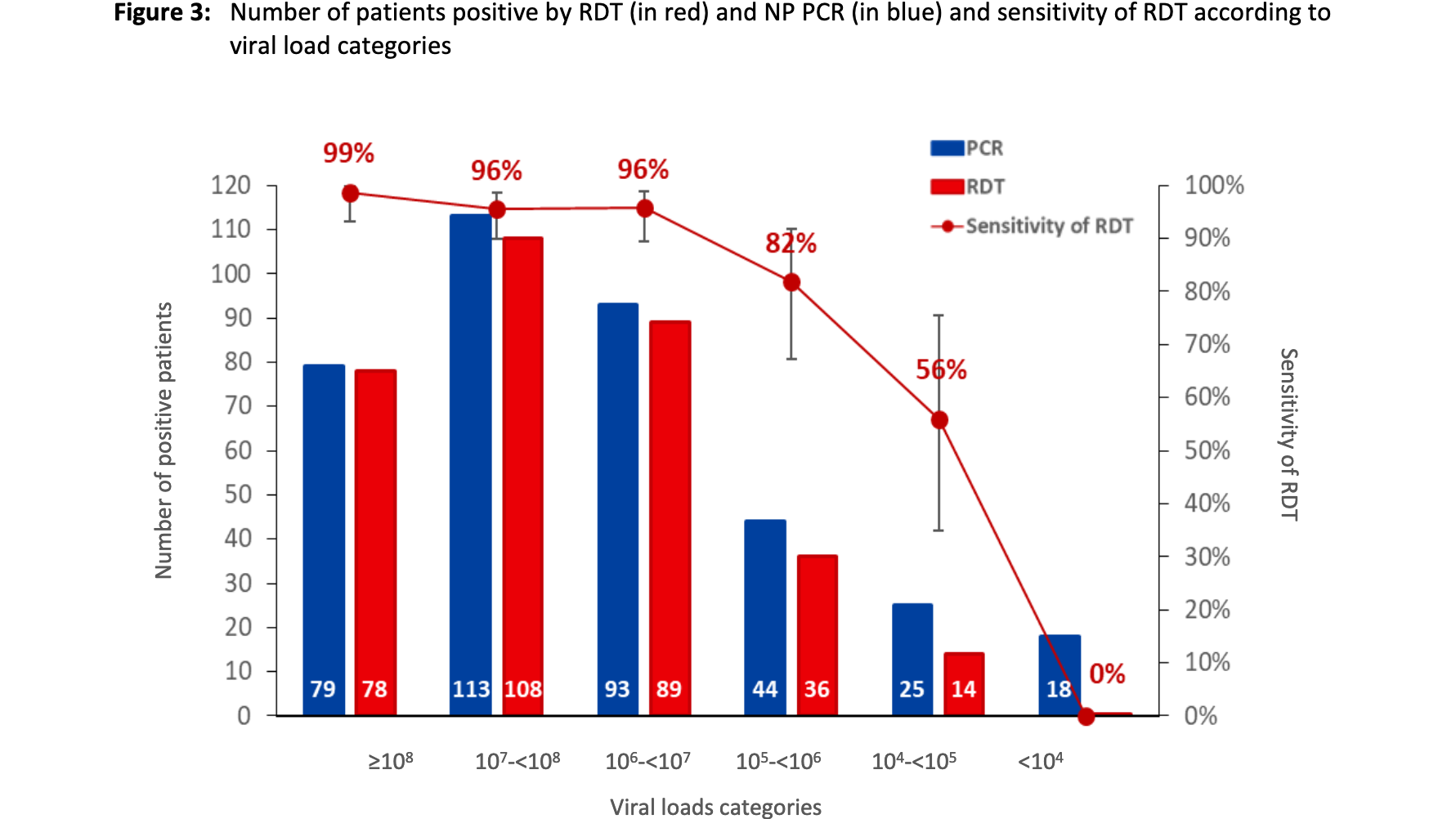
Ich möchte das auch noch mal an 2 neuen Studien von Korenkov et al. und Pickering et al. verdeutlichen, in denen für Tag 0 neben dem PCR- und Antigen-Schnelltest auch eine Virusanzucht in Zellkultur erfolgte:
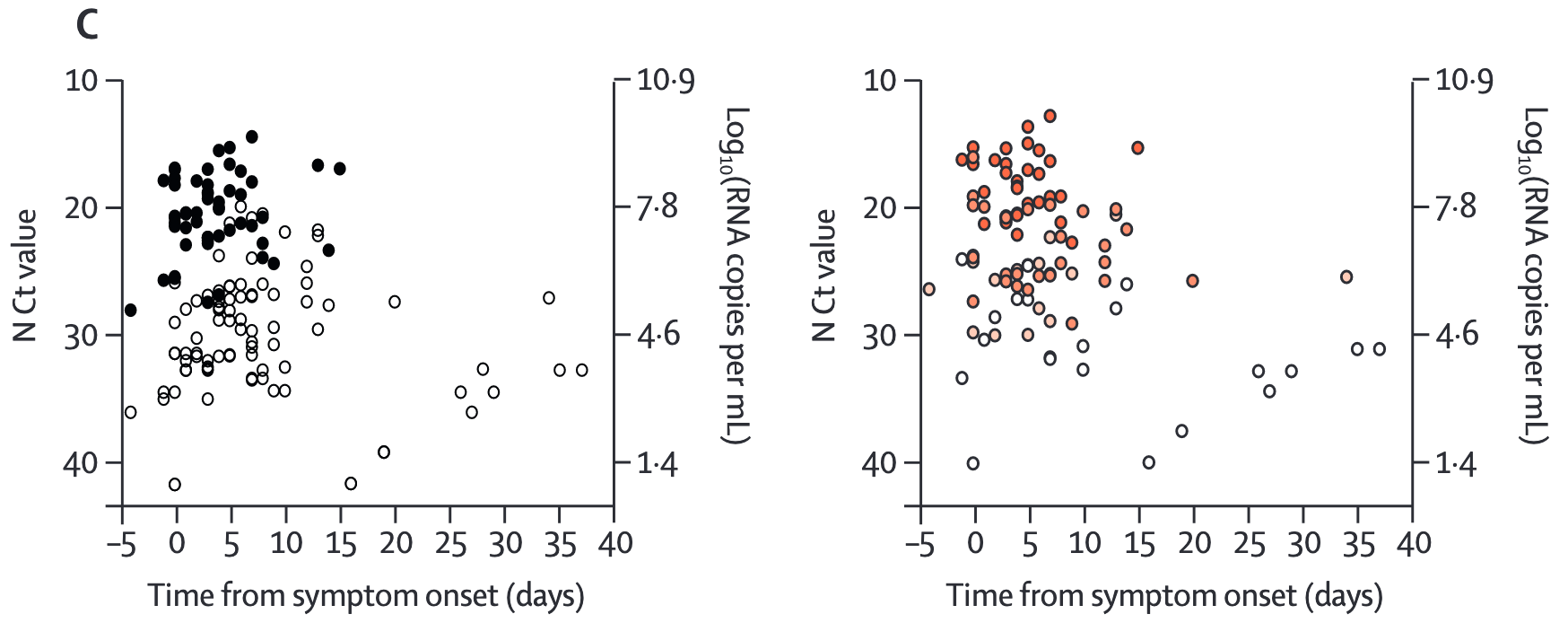
Hier sieht man (siehe Screenshot und Grafiken 3D i.V.m. 4C in Korenkov et al.), dass der Antigentest an Tag 0 nicht nur alle Infizierte mit hoher Viruslast (≥10^5 Kopien/ml bzw. Ct <30), sondern auch alle mit positiver Viruskultur (= wahrscheinlich infektiös) erkannt hat. Die, die mit geringer Viruslast nicht erkannt wurden, hatten eine negative Viruskultur (= wahrscheinlich nicht infektiös).
In Studie 2 (Courtellement et al.) wurden alle 24 Asymptomatischen (inkl. Präsymptomatische?) vom Antigentest erkannt. An den ersten 4 Symptomtagen lag die Sensitivität bei ⌀94,4% und danach bei ⌀96,8%. Leider werden die Ergebnisse nicht für einzelne Tage differenziert dargestellt und es ist (wie in Studie 1) unklar, welche Tage in dem zweiten Wert enthalten sind (Tag 5 bis ?).
Insgesamt wurden aber nur 4 von 121 Infizierten (an Tag 1, 3, 5, 16 nach Symptombeginn) vom Antigentest nicht erkannt, wovon 3 eine geringe Viruslast (Ct ≥31) hatten und einer eine moderate Viruslast hatte (Ct ≥28).
In Studie 3 (Abdulrahman et al.) waren A-/Präsymptomatische erneut gar nicht eingeschlossen. Innerhalb der ersten 5 bzw. 7 Symptomtage lag die Sensitivität bei ⌀82,4% bzw. ⌀82,6%. Schaut man sich die Sensitivitäten in diesen beiden Zeiträumen für hohe Viruslasten (Ct >30 bzw. Ct >24) an, so gibt es gar keinen Unterschied bzw. die Sensitivität innerhalb der ersten 5 Tage ist dieses Mal um ⌀0,2% höher als innerhalb der ersten 7 Tage. Statistisch gibt es hier also in keinem Fall einen signifikanten Unterschied.
Zwischenfazit: Keine der drei im RKI-Bulletin-Artikel zitierten Studien lassen m.E. vermuten, dass Antigentests prä- oder frühsymptomatisch bei hohen/ansteckenden Viruslasten (noch) weniger gut anschlagen können als an den Folgetagen.
Update vom 01.06.21:
In einer neuen, für die Fragestellung interessanten Studie von Love et al. haben asymptomatische Kontaktpersonen von bestätigten COVID-19-Fällen Antigen-Selbsttests für die tägliche Testung nach Hause geschickt bekommen. Im Median schlug der Selbsttest an Tag 5 nach der Exposition (dem Kontakt) an (IQR: 3-6), wobei 38% der Positiven (39/102) direkt beim ersten Antigentest positiv waren. Der Selbsttest wäre in einigen Fällen also wahrscheinlich noch früher angeschlagen, wenn das Testkit früher eingetroffen wäre (im Median wurde das erste Selbsttest-Ergebnis 3-4 Tage nach Exposition gemeldet). Da die Inkubationszeit (Zeit von der Exposition bis zum Symptombeginn) laut Meta-Analysen im Mittel bei 5,74-6,71 Tagen (im Median bei 5,1-6 Tagen) liegt (Rai et al., Banka et al., McAloon et al., Xin et al.), deutet das darauf hin, dass die Antigen-Selbsttests hier in einigen Fällen präsymptomatisch angeschlagen sind*. Im Studientext heißt es leider nur, dass 74% mit positivem Selbsttest und ca. 70% der PCR-Bestätigten Symptome berichteten, jedoch bleibt unklar, wann die Symptome auftraten.
*Update vom 16.7.21 + 28.7.21: Darauf deuten auch zwei ähnliche (bereits oben in der Tabelle zitierte) Studien von Shrestha et al. und Schuit et al. hin, in der asymptomatische Kontaktpersonen an Tag 5 (Shrestha et al.) bzw. meistens an Tag 5 (Schuit et al.) der Quarantäne mit PCR und Antigentest getestet wurden. In Shrestha et al. lag die Sensitivität des Antigentests bei 85% (40/47), wobei die nicht vom Antigentest erkannten 7 Infizierten jedoch alle (noch) eine niedrige Viruslast hatten (5x Ct>33, 2x Ct=31). In Schuit et al. lag die Sensitivität der beiden untersuchten Antigentests bei 88,1% (96/109) bzw. 85,1% (56/66) bei einer Virsulast von ≥5.2 RNA-Kopien/ml (= Infektiositässchwelle, da hier 95% der PCR-Positiven eine positive Viruskultur hatten).
Bei einem Screening-Programm (auf die Ergebnisse aus genau solchen wartete C. Drosten) wurden durch regelmäßige Antigen-Schnelltests auf einem Uni-Campus in Kanada 25 COVID-19-Fälle entdeckt, wobei alle (noch) keine Symptome hatten (Wong et al.). Dadurch wurden - by the way - 6 Cluster mit je 5-16 zusätzlichen Fällen bzw. im Schnitt pro entdecktem Fall 7 weitere infizierte Studierende durch Kontaktnachverfolgung identifiziert.
Update vom 16.7.21:
In einer offensichtlich auf der obigen Studie von Smith et al. (für das Studiendesign siehe oben) aufbauenden Studie (Ke et al.) mit längerem Untersuchungszeitraum bzw. größerer Fallzahl (n=60) (und einigen weiteren Outcomes), schlug der Antigentest (mit Nasen-Selbstabstrich) an 93% der insgesamt 200 Tagen mit positiver Viruskultur (= wahrscheinlich infektiös) an. Das bestätigt 20 weitere Antigentest-Studien, die versucht haben, Virus aus zeitgleich abgenommenen Proben in Zellkultur anzuzüchten. Am Tag der ersten positiven Viruskultur (gilt für n=51) war der Antigentest zu 86,3%-96,1% (Spanne, weil es in 5 Fällen in der Grafik nicht genau erkennbar ist) positiv bzw. für die Fälle (n=18), bei denen nicht direkt die erste Viruskultur positiv war (= man kann fast sicher davon ausgehen, dass die Infektiosität erst nach dem positiven PCR-Speicheltest, über den man vorher im Rahmen des regelmäßigen Screenings identifiziert wurde, begann) zu 83,3-94,4% (in 2 Fällen ist es nicht genau erkennbar). Der Antigentest schlug also am ersten Tag, an dem man wahrscheinlich infektiös geworden ist, in 8 oder 9 von 10 Fällen an. Dieser Wert gilt laut aktueller Studienlage (Brümmer et al.; Dinnes et al.) auch für die gesamte infektiöse Phase.
9 Fälle hatten gar keine positive Virkultur (8 davon mit Symptomen), 5 waren asymptomatisch (4 davon mit positiver Viruskultur für ⌀3,4 Tage), 3 wahrscheinlich präsymptomatisch (= positive Viruskultur vor Symptombeginn), 15 wahrscheinlich nicht präsymptomatisch (= positive Viruskultur frühestens zu Symptombeginn) und in 28 Fällen ist es unklar, ob sie präsymptomatisch waren, weil in 26 Fällen direkt die erste Viruskultur positiv war, während schon Symptome bestanden (man weiß nicht, ob die Kultur auch vor Symptombeginn positiv gewesen wäre), und in 2 Fällen die Symptomangabe für den Tag der ersten positiven Kultur fehlt.
Es waren also wahrscheinlich mind. 15, max. 43 nicht präsymptomatisch. Das wirkt (für mich) erst mal überraschend, da z.B. die Modelle von He et al. und Sun et al. basierend auf detaillierten Kontaktnachverfolgungsdaten ergaben, dass um die 50% der Übertragungen vor Symptombeginn stattfanden.
Nun ist die Fallzahl in Ke et al. wie in He et al. relativ gering (weshalb prozentuale Anteile mit Vorsicht zu genießen sind), mit Blick auf Sun et al. (mit großer Stichprobe) wird jedoch klar, dass durch relativ wenig präsymptomatische Fälle x-fach mehr Übertragungen ausgelöst werden können, da nur ca. 10-20% der Infizierten ca. 80% der Folgeinfektionen ausmachen (= Überdispersion). Das ist also erst mal kein Widerspruch. (Zudem basieren die beiden Modelle auf Daten für frühere Viruslinien.)
Cevik et al. konnten (bis 06/20) keine Studie auffinden, die den Viruslast-Peak vor Symptombeginn bestätigt, und Chen et al. stellten in ihrem systematischen Studienüberblick (bis 08/20) fest, dass der Viruslast-Peak im Schnitt wahrscheinlich am Tag nach Symptombeginn auftritt (siehe Screenshot), wobei die Anzahl der präsymptomatischen Fälle relativ gering war (Bias-Gefahr!).
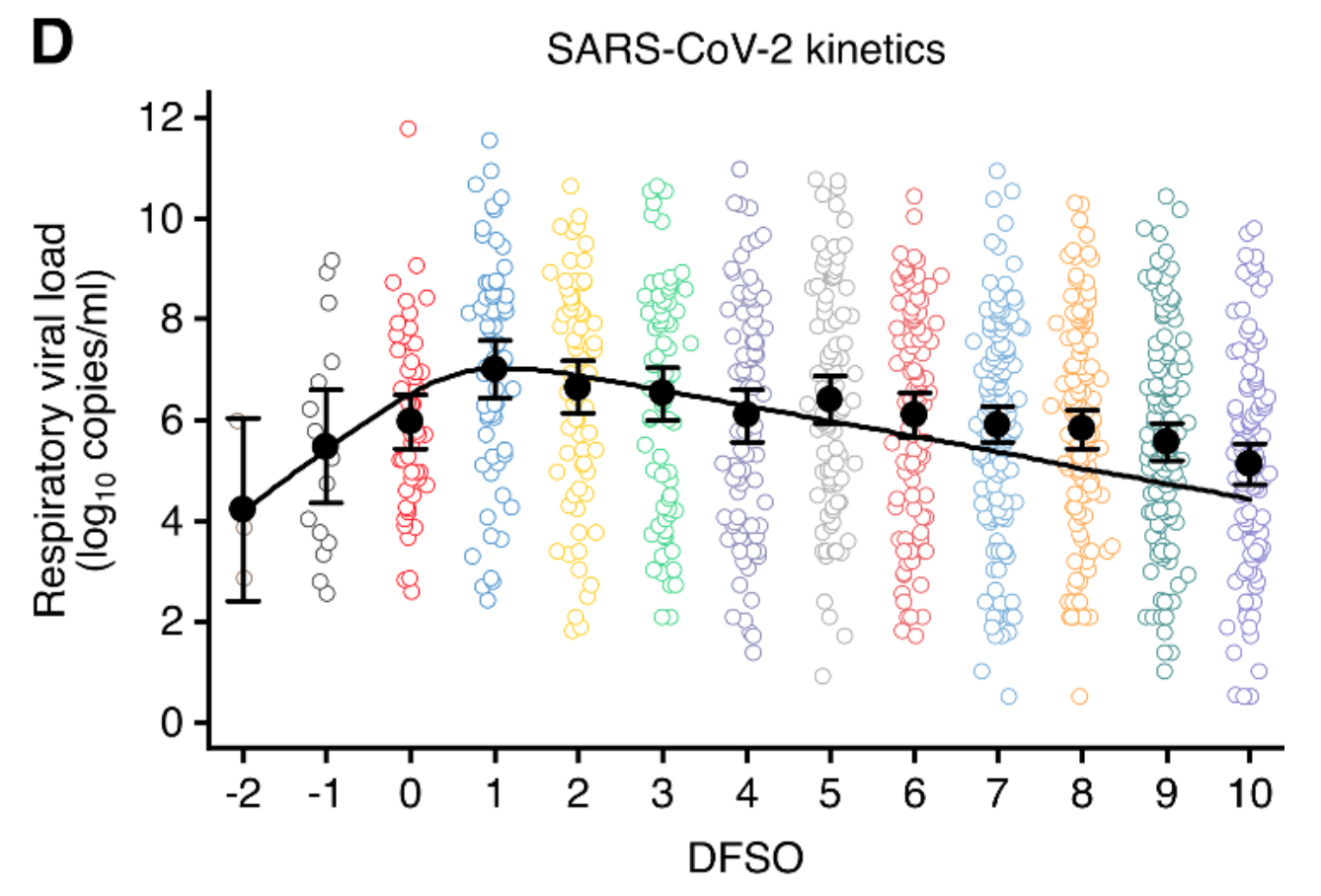
Jones et al. haben dagegen basierend auf (fast ausschließlich symptomatischen) Mehrfachtestungen und durch Primärliteratur gestützten Annahmen den Peak im Schnitt vor Symptombeginn berechnet.
Zudem wurde für die Variante Alpha (B.1.1.7) u.a. von C. Drosten (nach dem Podcast) diskutiert, dass sich der Peak (wenn er denn jemals davor lag) hinter den Symptombeginn verschoben hat. Siehe:
Prof Drosten discussing possible implications of manuscript of Mart Lamers modelling B117 infection in organoids, providing the hypothesis that a different appreciation of shedding viral shedding kinetics may change the way we need to handle them . pic.twitter.com/CNA0lGpUcl
— Marion Koopmans (@MarionKoopmans) May 14, 2021
Von den 13 symptomatischen Alpha-Fällen hatten in Ken et al. mind. 10 (3x unklar, da höchste Viruslast und Symptome direkt beim 1. Datenpunkt vorlagen) tatsächlich den Peak nach Symptombeginn.
Nur weil der Peak nicht vor Symptombeginn liegt, heißt das jedoch nicht, dass man vorher nicht ansteckend sein kann, jedoch hatten z.B. in Chen et al. über die Hälfte der Proben vor Symptombeginn eine Viruslast, bei der i.d.R. kein Virus kultiviert werden kann (<10^6 RNA-Kopien/ml; siehe oben), wobei Kultivierungsdaten für den Zeitraum vor Symptombeginn rar sind (z.B. Arons et al.).
Update vom 19.8.21: Zudem lagen vor Delta die Inkubationszeit (Zeit von Exposition bis Symptombeginn) laut der neuesten und m.E. methodisch besten Meta-Analyse im Mittel bei 6,3 Tagen (im Median bei 5,4 Tagen) (Xin et al.) und die Latenzzeit (Zeit von Exposition bis Infektiosität) laut einer noch unveröffentlichten systematischen Übersichtsarbeit von Cowling et al. im Mittel bei 5,5 Tage, so dass sich im Mittel nur eine präsymptomatische Phase von 0,8 Tagen ergab (vgl. Mallapaty). (für Delta siehe entsprechend Kang et al., Zhang et al. bzw. meinen einschlägigen Artikel dazu)
Was man auf jeden Fall sagen kann: Es sind nicht alle vor Symptombeginn ansteckend. Daher ist es kein Wunder, dass Antigentests relativ oft nicht - wie von Herrn Drosten seinerzeit (wo Alpha im Umlauf war) beobachtet - vor Symptombeginn anschlagen.
Generell gibt es bis heute noch zu wenig (nicht-modellierte) Daten für den Zeitraum vor Symtombeginn. Siehe dazu folgenden Twitter-Thread (und - Update vom 3.8.21 - eine neue einschlägige systematische Übersichtsarbeit von Jefferson et al.):
What is the trajectory of viral load dynamics & test sensitivity post-INFECTION?
— A Marm Kilpatrick (@DiseaseEcology) May 22, 2021
We're 17 month into the pandemic &, shockingly, this Q is still only partly answered.
Recent paper using a study design I proposed 12 months ago provides detailed look & raises many questions.
Dazu kommen methodische Probleme (siehe Meyerowitz et al.), die den prä- und asymptomatischen Anteil wahrscheinlich überschätzen, z.B. weil Symptome zeitlich falsch zugeordnet und weil frühe, milde, unspezifische Symptome (vorerst) nicht (als COVID-19) wahrgenommenen werden. Auch deshalb (und weil man nicht/nie weiß, ob man präsymptomatisch ist) war und ist das regelmäßige (manchmal nur vermeintlich) asymptomatische Testen m.E. sinnvoll!
In Ke et al. wurden jedoch täglich Symptome direkt nach der Probenahme systematisch abgefragt, wobei der (relativ geringe) prä- und asymptomatische Anteil einerseits durch vorgegebene Symptome (ohne Möglichkeit, andere Symptome anzugeben) überschätzt und andererseits durch "eingebildete" Symptome in Folge des Wissens über die Infektion unterschätzt sein könnte.
Warum ich diesen ausufernden Artikel geschrieben habe?
Erstens, um zu zeigen, dass es nach Herrn Drostens Aussagen (Update vom 16.7.21: Selbst wenn es eine anfängliche Nachweisschwäche gegeben hätte) weiter sinnvoll ist, regelmäßig(!) zu testen. Bei 2 Tests pro Woche (alle 3 Tage) werden die meisten Infektionen erkannt (je öfter, desto schneller werden sie erkannt; siehe Smith et al.):
We also demonstrate the importance of testing frequency. For detecting infection at any stage, both RTqPCR and rapid antigen tests showed >94% sensitivity if used at least twice per week.
— Chris Brooke (@_chris_brooke) March 20, 2021
Zweitens, weil ich mich vorher (und nachher) wissenschaftlich mit Antigentests befasst und praktisch andere Erfahrungen gemacht habe, so dass ich (zugegebenermaßen etwas überrascht über seine Beobachtungen) seine Arbeitshypothese (nach und nach) auf Basis der einschlägigen wissenschaftlichen (neuesten) Literatur überprüfen wollte (that's Science!).
Antigen-Schnelltests können als Screening-Tool und zusätzliche Käsescheibe im Sinne einer Public-Health-Maßnahme helfen, ansteckende Personen und Cluster frühzeitig zu entdecken/isolieren und somit die Inzidenz zu senken.
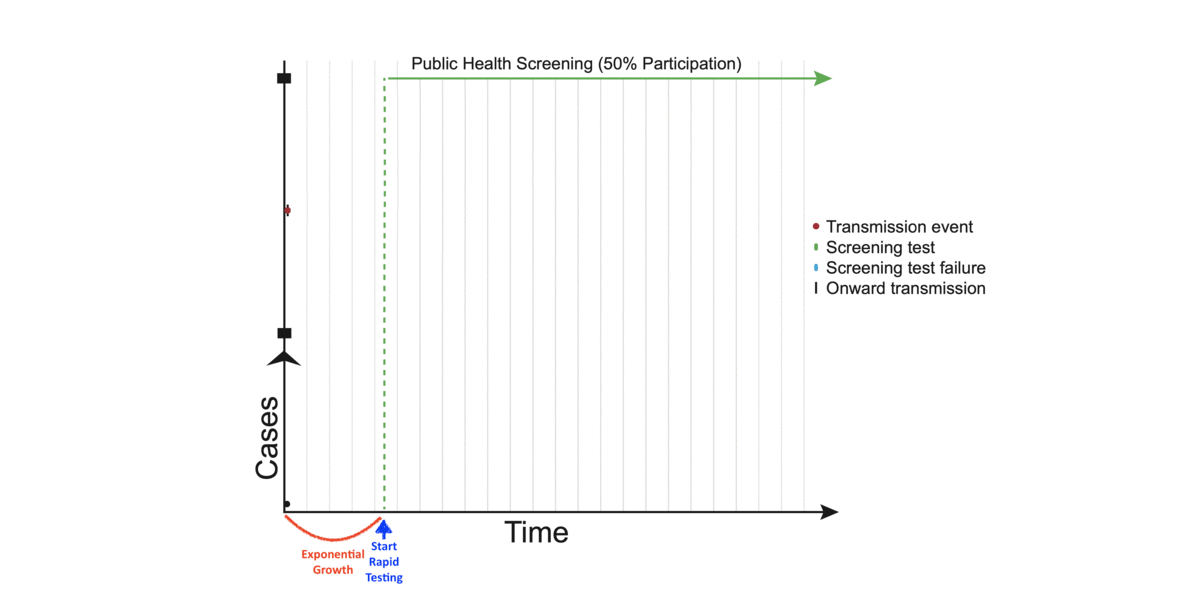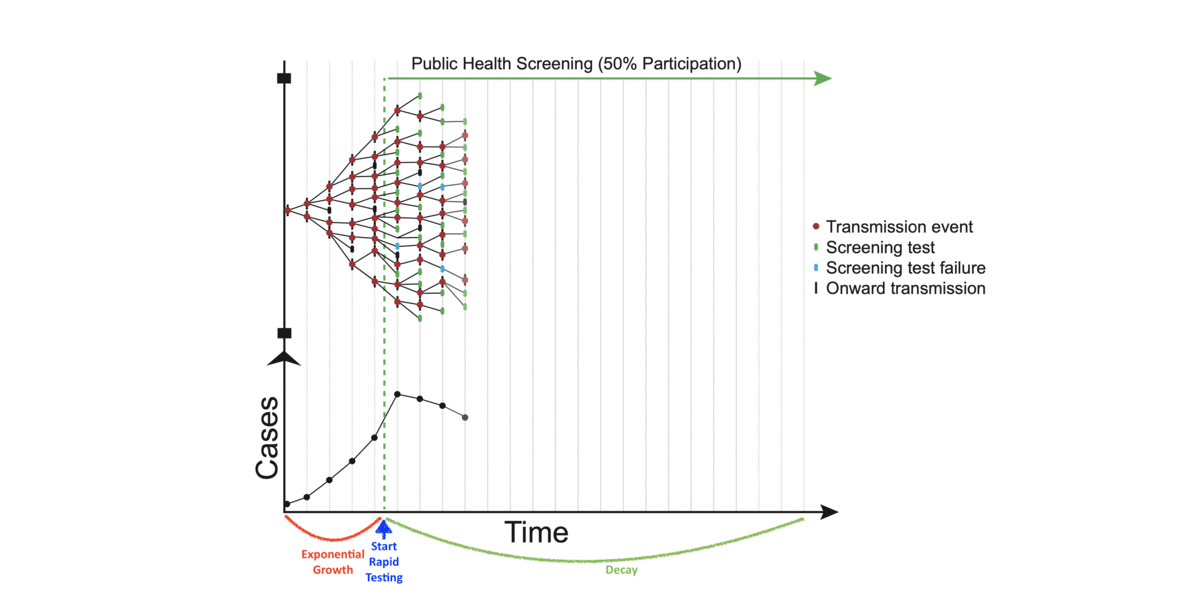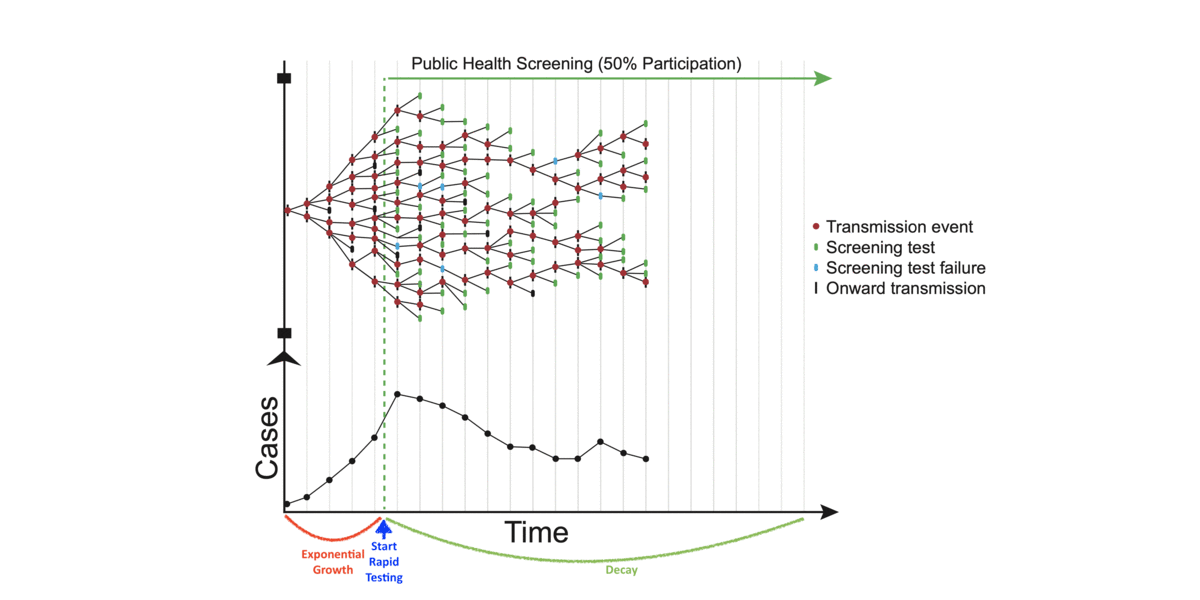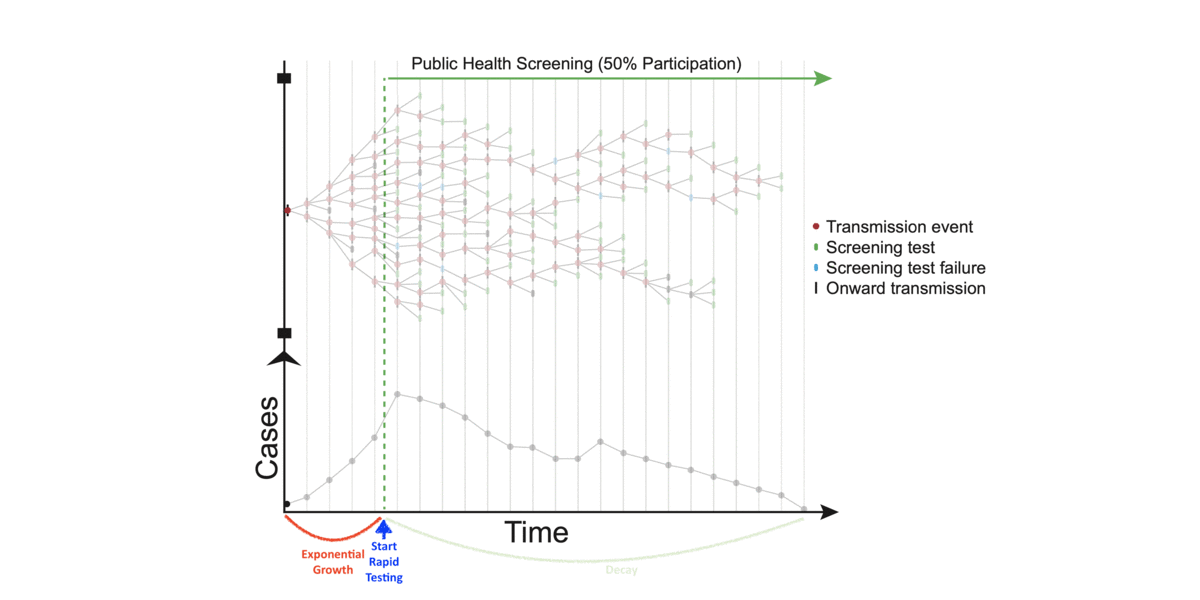
Das Gif soll illustrieren, dass man durch regelmäßige Schnelltests in breiter Anwendung etliche Infektionsketten unterbrechen kann.
Der inzidenzsenkende Effekt ist dabei additiv zu anderen Maßnahmen!
Siehe Evaluierungen zur Slowakei (auch wenn dort anfangs semi-freiwillig getestet wurde) (Pavelka et al., Frnda et al., Kahanec et al., Boďová et al., Hledík et al.), für Südtirol (Ferrari et al.) und (Update vom 16.7.21) für Deutschland (Mohring et al., Gabler et al.). Die beiden letzten epidemiologischen Modellstudien vom Fraunhofer ITWM und der Uni Bonn kommen - trotz unterschiedlicher Methodik (kohortenbasiertes Modell auf Basis der RKI-Meldedaten vs. agentenbasiertes Modell, das mit den offiziellen Zahlen nachweislich gut übereinstimmt) - zum selben Ergebnis, dass Antigen-Schnell- und Selbsttests in den letzten Wochen der "3. Welle" entscheidend mit zur Senkung der Fallzahlen beitrugen.
An der Stelle (wirkt nun im Sommer 2021 etwas veraltet) möchte ich noch auf eine Studie (Preprint) von Betsch et al. (Upadte vom 19.8.21: Mittlerweile im Journal veröffentlicht) basierend auf den COSMO-Daten hinweisen, die klar die regelmäßige Test-/Screening-Bereitschaft zeigt (auch mit Selbsttests, wobei das eine Preisfrage ist; Update vom 16.7.21: mittlerweile für ca. 1€ erhältlich), aber auch noch Aufklärungsbedarf über Nutzen und Limitationen (Aussagekraft) (Update vom 16.7.21: Das ist m.E. immer noch aktuell. Stichwort: Einmaliges Freitesten und fehlende Motivation/Anreize für regelmäßige Tests bei niedrigen Inzidenzen) der Schnelltests offenbart (Update vom 28.5.21: Die evidenzbasierten Tipps zur Kommunikation rund um Schnell- und Selbsttests wurden zwischenzeitig auch im RKI-Bulletin veröffentlicht).
Auch wenn die Isolationsbereitschaft gemäß der Studie hoch ist, wird m.E. zu Recht auf den notwendigen Isolations-Support hingewiesen, der generell, also unabhängig von Schnelltests, elementar ist (siehe dazu bei Interesse auch Cevik et al., Smith et al. oder Patel et al.).
Fazit:
Die aktuelle Studienlage (bis Mitte August 2021) inkl. unveröffentlichter und nach dem Podcast (13.4.21) veröffentlichter Real-Life-Studien zeigt, dass es keine (merkliche) "Sensitivitätslücke" zu Beginn der ansteckenden (infektiösen) Phase gibt.
Regelmäßige Schnelltests können mit guter Kommunikation und Isolationsunterstützung als Screening-Tool ein weiterer (Update: weiterhin ein) effektiver Baustein zur Pandemieeindämmung sein - selbst wenn Schnelltests generell nicht perfekt sind, was sie aber bei regelmäßiger Anwendung in der Breite auch nicht sein müssen, um den R-Wert relativ schnell unter 1 (= Eindämmung) zu bringen:
From a public health perspective, we want to stop outbreaks from growing. To do that, we don’t need perfection, we only need 100 ppl to infect 95 ppl. Sounds like a failure, but it’s a major win.
— Michael Mina (@michaelmina_lab) April 13, 2021
Ready Access to frequent tests can help make that a reality.
3/x
Antigen-Schnelltests können immer nur eine zusätzliche Käsescheibe, aber dann als (m.E. [Update: immer] noch unterschätzte und [Update: weiterhin] zu fördernde) Public-Health-Maßnahme sehr wirksam sein, da sie v.a. prä-, a- und minimal-symptomatische ("paucisymptomatic") Übertragungen verhindern können (hier wird kaum mit PCR getestet), die einen großen Teil aller Übertragungen ausmachen (vgl. oben).
Abschließend noch der wichtige Hinweis, dass hier einige Preprints (ohne Peer-Review) zitiert wurden (ich habe die Links zu den Preprints im Laufe der Updates ggf. mit den Links zu den Journal-Veröffentlichungen ausgetauscht).
PS (Update vom 19.8.21): In einem neuen Artikel von mir wird eine angepasste Teststrategie bei Delta diskutiert, das PCR-Pooling (per Lolli oder Gurgeln) mit Antigen-Schnelltests für das regelmäßige Screening in Kitas und Schulen verglichen und der Frage nachgegangen, wie gut Antigentests bei Delta und Geimpften funktionieren.
Autor: Christian Erdmann, FH Münster, keine Interessenkonflikte, u.a. Mitautor einer einschlägigen Meta-Analyse und Mitgründer der wissenschaftlichen Initiative RapidTests
Artikelbild: Covid-19 Antigen tests on blue background by Marco Verch under Creative Commons 2.0